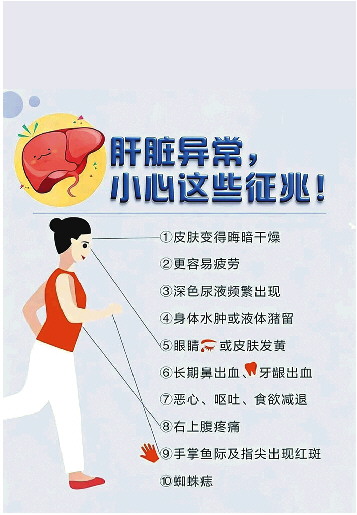
告别“肝”扰,为它换个新未来
专家深度解读肝移植诊疗密码
齐鲁晚报 2026年03月14日
在第26个“全国爱肝日”来临之际,山东大学齐鲁医院器官移植科副主任朱民走进《壹点问医》直播间,围绕肝癌肝移植的话题进行了专业分享,为肝癌患者和家属解读肝移植的诊疗密码。
记者 刘通 通讯员 林子昂
济南报道
肝移植筛选有标准
中国方案拓宽救治范围
国家癌症中心数据显示,2022年我国肝癌新发病例约36.77万,居恶性肿瘤第4位;死亡病例约31.65万,死亡率高居第2位。在山东,受饮食习惯、病毒性肝炎基数等因素影响,肝癌发病率排恶性肿瘤第四,死亡率排第三,严重威胁着人们的生命健康。
“肝移植是肝癌终末期重要的治疗手段,众多肝癌患者通过这一手术重获新生。”朱民提醒,但并非所有肝癌患者都适合肝移植,临床上有着严格的筛选标准,且这些标准在不断发展完善。
国际上最早的米兰标准,要求单个肿瘤≤5厘米,或2~3个肿瘤最大≤3厘米,且无大血管侵犯和肝外转移,符合该标准的患者在肝移植术后的5年生存率超70%。
“这一标准太严苛,很多中国患者被拒之门外。”朱民说,2008年中国学者提出的杭州标准实现重要突破,不仅关注肿瘤大小和数目,还引入甲胎蛋白(AFP)这一肿瘤生物学特性指标,让更多患者获得了肝移植机会,且符合标准的患者术后预后效果理想。
此外,对于此前做过肝癌切除后复发的患者,只要符合移植标准,还能进行挽救性肝移植,迎来二次治疗机会。
“但是,肝癌肝移植也有着绝对禁忌人群。”朱民解释,出现肺、骨、脑等肝外转移者,门静脉主干或下腔静脉有癌栓的严重血管侵犯者,以及伴有严重心、肺、脑疾病无法耐受手术者,都不适宜接受肝移植术。
不过,以上患者并非无计可施,通过靶向、免疫、介入等转化治疗手段,将肿瘤缩小、控制病情后,部分人仍有机会重新获得肝移植资格。
肝移植全流程把关
多环节保障手术效果
肝癌肝移植是一项复杂的系统工程,从术前准备、肝源分配到手术实施,每一个环节都有着严格要求,也考验着医疗团队的综合实力。
术前,患者需要完成多维度的关键检查,通过增强CT、MRI等进行肿瘤评估,明确肿瘤大小、数量和转移情况;通过肝功能、凝血功能检查评估肝脏储备能力;同时完成心、肺、肾功能检查和感染筛查,确保身体能耐受手术。
患者和家属则需要做好身心准备,建立治疗信心,耐心等待肝源,戒烟戒酒,配合医生进行保肝治疗,将身体调整至最佳状态。
肝源分配遵循“病情危重优先”和“公平公正”原则,通过中国人体器官分配与共享计算机系统进行,病情危重程度、等待时间、配型情况都是重要考量因素。“目前我国肝源供需矛盾依然存在,等待肝源的患者需坚持抗肿瘤的桥接治疗、保持通信畅通并定期复查,确保病情可控。”朱民说。
谈及手术难度,朱民表示,肝癌肝移植手术相比普通肝移植难度更高。“患者曾经的介入、切除等治疗,常常会导致腹腔组织黏连,分离肝脏时易出血;肝癌患者还常伴有严重肝硬化,这会让腹腔血管曲张变脆,手术中止血难度大;患者全身器官功能的受损也让麻醉风险大幅提升。”朱民表示,这意味着,肝癌肝移植不仅是对外科医生的考验,更是对麻醉科、重症监护等多学科团队协作能力的检验。
术后科学管理
为长期生存保驾护航
手术成功并非治疗的终点,肝癌肝移植患者的术后管理直接关系到长期生存效果,患者需要在抗排斥、防复发、日常养护等方面做好科学把控。
肝癌肝移植的抗排斥治疗,与普通肝移植存在显著差异,患者不仅要防止移植肝排斥,还要避免肿瘤复发。
“因为抗排斥药物会抑制免疫系统,过度抑制会让癌细胞有机可乘,因此临床会采用低剂量维持抗排斥药、灵活运用兼具抗排异和抗肿瘤作用的mTOR抑制剂、术后1到3个月尽早撤离激素等策略,平衡抗排斥与防复发的需求。”朱民表示,对于合并乙肝的患者,术后长期坚持抗病毒治疗尤为重要,擅自停药会导致乙肝复发,既损伤新肝脏,也会大幅增加肝癌复发风险。
肿瘤复发是术后的重要风险。“术前肿瘤恶性度高、甲胎蛋白水平极高;术中术后免疫抑制过度、乙肝病毒复发,以及患者自身服药、复查依从性差等,都会提升复发概率。”朱民提醒。因此,术后规律复查必不可少,术后1-3个月每1-2周复查一次,3个月至半年每月复查,半年后根据病情逐步降低复查频率。患者就医时的核心检查,包括肝功能、肿瘤标志物、病毒定量等抽血项目,以及胸部CT、腹部超声等影像学检查,以便医护人员发现异常并干预。
在饮食和生活习惯上,患者有明确的禁忌和要求。朱民说,必须绝对禁酒,远离生食避免感染,禁食西柚防止影响药物代谢;饮食以高蛋白、高维生素、低盐低脂为主,保证营养但不盲目大补。
建议规律作息、避免熬夜,可进行散步、太极拳等适度运动,避免剧烈对抗性运动;术后半年到一年,肝功能和体力恢复良好的患者可回归工作,从半日制、轻松工作开始,避免重体力劳动和熬夜加班。
记者 刘通 通讯员 林子昂
济南报道
肝移植筛选有标准
中国方案拓宽救治范围
国家癌症中心数据显示,2022年我国肝癌新发病例约36.77万,居恶性肿瘤第4位;死亡病例约31.65万,死亡率高居第2位。在山东,受饮食习惯、病毒性肝炎基数等因素影响,肝癌发病率排恶性肿瘤第四,死亡率排第三,严重威胁着人们的生命健康。
“肝移植是肝癌终末期重要的治疗手段,众多肝癌患者通过这一手术重获新生。”朱民提醒,但并非所有肝癌患者都适合肝移植,临床上有着严格的筛选标准,且这些标准在不断发展完善。
国际上最早的米兰标准,要求单个肿瘤≤5厘米,或2~3个肿瘤最大≤3厘米,且无大血管侵犯和肝外转移,符合该标准的患者在肝移植术后的5年生存率超70%。
“这一标准太严苛,很多中国患者被拒之门外。”朱民说,2008年中国学者提出的杭州标准实现重要突破,不仅关注肿瘤大小和数目,还引入甲胎蛋白(AFP)这一肿瘤生物学特性指标,让更多患者获得了肝移植机会,且符合标准的患者术后预后效果理想。
此外,对于此前做过肝癌切除后复发的患者,只要符合移植标准,还能进行挽救性肝移植,迎来二次治疗机会。
“但是,肝癌肝移植也有着绝对禁忌人群。”朱民解释,出现肺、骨、脑等肝外转移者,门静脉主干或下腔静脉有癌栓的严重血管侵犯者,以及伴有严重心、肺、脑疾病无法耐受手术者,都不适宜接受肝移植术。
不过,以上患者并非无计可施,通过靶向、免疫、介入等转化治疗手段,将肿瘤缩小、控制病情后,部分人仍有机会重新获得肝移植资格。
肝移植全流程把关
多环节保障手术效果
肝癌肝移植是一项复杂的系统工程,从术前准备、肝源分配到手术实施,每一个环节都有着严格要求,也考验着医疗团队的综合实力。
术前,患者需要完成多维度的关键检查,通过增强CT、MRI等进行肿瘤评估,明确肿瘤大小、数量和转移情况;通过肝功能、凝血功能检查评估肝脏储备能力;同时完成心、肺、肾功能检查和感染筛查,确保身体能耐受手术。
患者和家属则需要做好身心准备,建立治疗信心,耐心等待肝源,戒烟戒酒,配合医生进行保肝治疗,将身体调整至最佳状态。
肝源分配遵循“病情危重优先”和“公平公正”原则,通过中国人体器官分配与共享计算机系统进行,病情危重程度、等待时间、配型情况都是重要考量因素。“目前我国肝源供需矛盾依然存在,等待肝源的患者需坚持抗肿瘤的桥接治疗、保持通信畅通并定期复查,确保病情可控。”朱民说。
谈及手术难度,朱民表示,肝癌肝移植手术相比普通肝移植难度更高。“患者曾经的介入、切除等治疗,常常会导致腹腔组织黏连,分离肝脏时易出血;肝癌患者还常伴有严重肝硬化,这会让腹腔血管曲张变脆,手术中止血难度大;患者全身器官功能的受损也让麻醉风险大幅提升。”朱民表示,这意味着,肝癌肝移植不仅是对外科医生的考验,更是对麻醉科、重症监护等多学科团队协作能力的检验。
术后科学管理
为长期生存保驾护航
手术成功并非治疗的终点,肝癌肝移植患者的术后管理直接关系到长期生存效果,患者需要在抗排斥、防复发、日常养护等方面做好科学把控。
肝癌肝移植的抗排斥治疗,与普通肝移植存在显著差异,患者不仅要防止移植肝排斥,还要避免肿瘤复发。
“因为抗排斥药物会抑制免疫系统,过度抑制会让癌细胞有机可乘,因此临床会采用低剂量维持抗排斥药、灵活运用兼具抗排异和抗肿瘤作用的mTOR抑制剂、术后1到3个月尽早撤离激素等策略,平衡抗排斥与防复发的需求。”朱民表示,对于合并乙肝的患者,术后长期坚持抗病毒治疗尤为重要,擅自停药会导致乙肝复发,既损伤新肝脏,也会大幅增加肝癌复发风险。
肿瘤复发是术后的重要风险。“术前肿瘤恶性度高、甲胎蛋白水平极高;术中术后免疫抑制过度、乙肝病毒复发,以及患者自身服药、复查依从性差等,都会提升复发概率。”朱民提醒。因此,术后规律复查必不可少,术后1-3个月每1-2周复查一次,3个月至半年每月复查,半年后根据病情逐步降低复查频率。患者就医时的核心检查,包括肝功能、肿瘤标志物、病毒定量等抽血项目,以及胸部CT、腹部超声等影像学检查,以便医护人员发现异常并干预。
在饮食和生活习惯上,患者有明确的禁忌和要求。朱民说,必须绝对禁酒,远离生食避免感染,禁食西柚防止影响药物代谢;饮食以高蛋白、高维生素、低盐低脂为主,保证营养但不盲目大补。
建议规律作息、避免熬夜,可进行散步、太极拳等适度运动,避免剧烈对抗性运动;术后半年到一年,肝功能和体力恢复良好的患者可回归工作,从半日制、轻松工作开始,避免重体力劳动和熬夜加班。